子宮頸がん検診
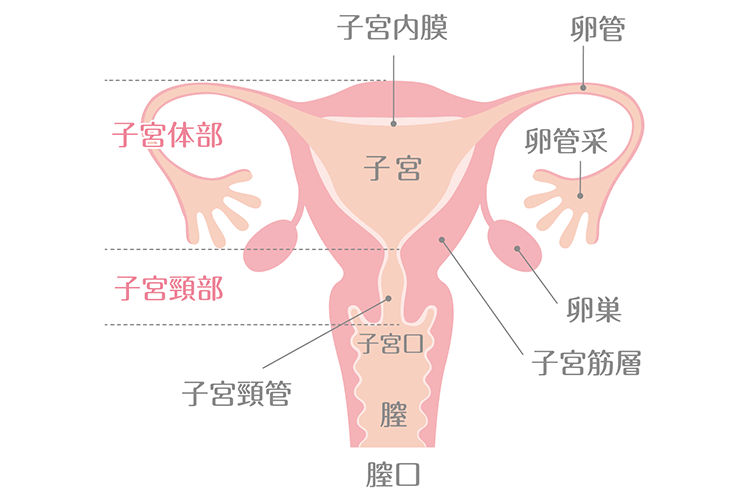
子宮頸がんは子宮の入り口にできるがんです。性交渉で感染するHPV(ヒトパピローマウィルス)が主な原因です。しかしHPV感染は稀ではなく、感染しても多くの場合は無症状のうちにHPV排除されます。HPVが排除されず感染が持続すると、子宮頸がんの前がん病変(異形成)や子宮頸がんが発生すると言われています。
日本では年間約1万人が子宮頸がんを発症し、年間約2800人が死亡しており、患者数・死亡者数は近年漸増傾向にあります。比較的若い女性に多く、20代での発症も少なくなく、30~40歳代で近年増加傾向にあります。早期に発見すれば、前がん病変の段階で治療ができます。子宮頸がんは進行すると治療が難しいことから早期発見が重要です。
横浜市子宮がん頸がん検診について
2025年1月より、30歳~60歳の方が受けられる横浜市がん検診が変わりました。
これまでは、子宮の入り口の細胞をぬぐって、異常があるかどうかをみる検査でしたが、子宮頸がんの原因となるウイルスがいるかどうかの検査になります。
ブラシで子宮の入り口をぬぐうという検査方法は変わりません。
横浜市で定められたルールでの対応としては、あくまで症状がない方が対象となります。
検査が陰性で症状のない方は、5年に1度の検査となります。
20歳~29歳、および61歳以上の方
- 頸部細胞診2年に1度受けられます。
- クーポン券をお持ちの方は持参してください。
30歳~60歳の方
- HPV検査単独法5年度に1度受けられます。
- 横浜市から郵送されるバーコードシールが必ず必要となります。
子宮体がん検診
子宮体がんは子宮の奥にできるがんで、子宮頸がんとは発生する場所が違います。よって子宮頸がん検診では子宮体がんを発見することができません。
子宮体がんは40歳代後半から増加し、50~60代にかけて発症のピークを迎えます。子宮体がん検診は子宮の奥の細胞を取るため、超音波で子宮の向きを確認してからおこないます。子宮頸がん検診と比べて少し痛みを伴います。また検査後は数日出血が持続することがありますが、通常は少量で数日のうちに治まります。
不正出血がある場合は、子宮頸がんと子宮体がんの両方の検診を受けることをお勧めします。
